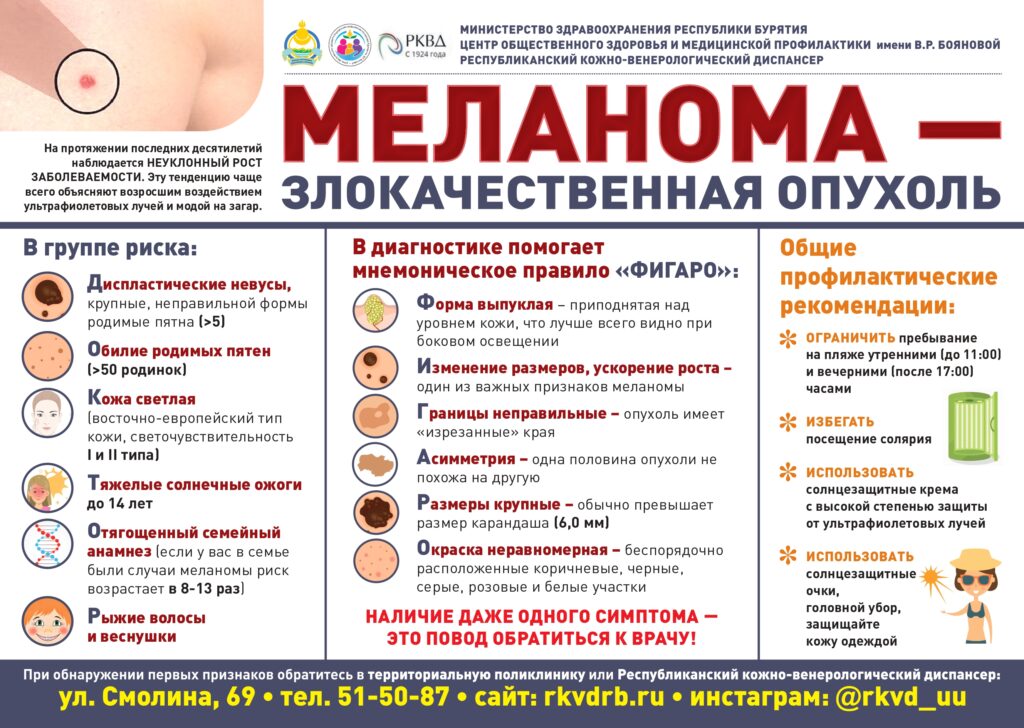
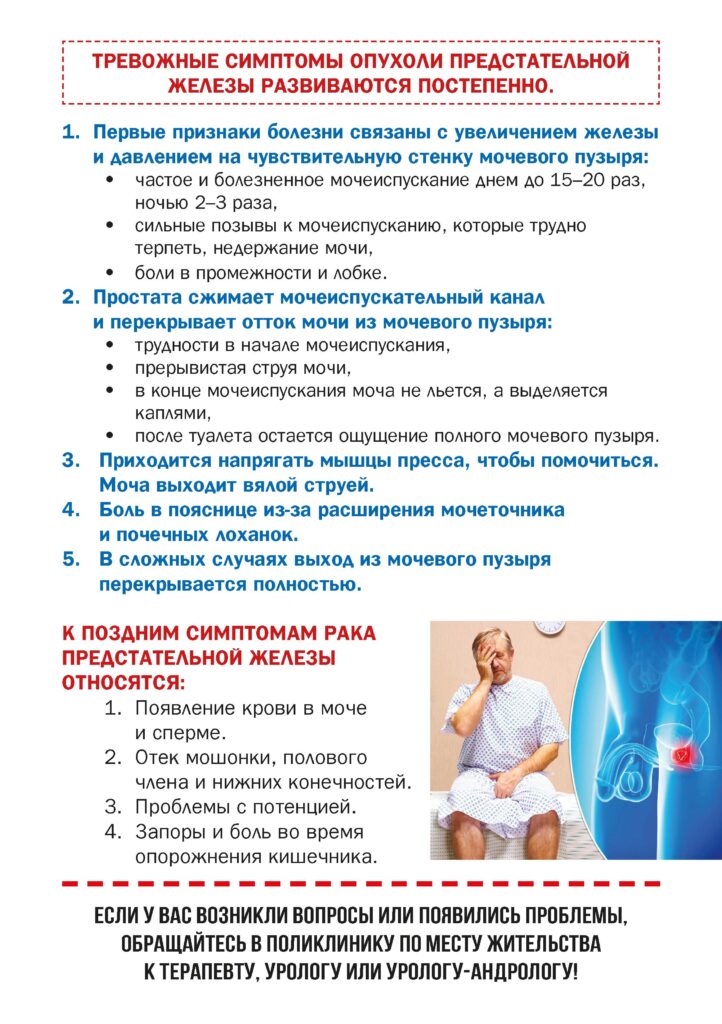
Онкологические заболевания
Рак — собирательный термин, охватывающий широкую группу заболеваний, которые могут поражать любые органы и системы организма человека. Для обозначения этой категории заболеваний используются также термины «злокачественные опухоли» и «новообразования». Одной из характерных особенностей рака является быстрое размножение аномальных клеток, разрастающихся за пределы своих обычных границ и способных проникать в окружающие ткани, а также мигрировать в другие органы, то есть метастазировать. Распространенные метастазы – основная причина смерти от рака.
Согласно ВОЗ, рак является одной из ведущих причин смертности и инвалидности в мире. Но многие виды злокачественных опухолей излечимы при своевременной постановке диагноза и назначении лечения.
В нашей школе вы узнаете больше об онкологических заболеваниях.
Профилактика онкозаболеваний
При ранжировании основных причин, формирующих заболеваемость раком, лидирующую позицию занимает неправильное питание (до 35%), второе место принадлежит курению (до 32%). Таким образом, 2/3 случаев рака обусловлены этими факторами. Далее по степени убывания значимости следуют вирусные инфекции (до 10%), сексуальные факторы (до 7%), малоподвижный образ жизни (до 5%), профессиональные канцерогены (до 4%), алкоголизм (до 3%), непосредственное загрязнение окружающей среды (до 2%); онкологически отягощенная наследственность (до 2%); пищевые добавки, ультрафиолет солнца и ионизирующая радиация (до 1%). Неизвестными причинами обусловлены около 5% случаев рака.
Первичная профилактика направлена на выявление и устранение или ослабление влияния неблагоприятных факторов окружающей среды на процесс возникновения злокачественной опухоли. Прежде всего, это полное устранение или минимизация контакта с факторами, провоцирующими рак (канцерогены).
Среди основных причин, формирующих заболеваемость раком, лидирующую позицию занимает неправильное питание – до 35%, второе место принадлежит курению – до 32%. Таким образом, 2/3 случаев рака обусловлены этими факторами.
Другие причины, по убыванию значимости: вирусные инфекции – до 10%, сексуальные факторы – до 7%, малоподвижный образ жизни – до 5%, профессиональные канцерогены – до 4%, алкоголизм – до 3%, непосредственное загрязнение окружающей среды – до 2%, онкологически отягощённая наследственность – до 2%, пищевые добавки, ультрафиолет солнца и ионизирующая радиация – до 1%.
Неизвестными причинами обусловлены около 5% случаев рака.
Проснувшись однажды утром после беспокойного сна, Грегор Замза обнаружил, что он у себя в постели превратился в страшное насекомое.
Существует 6 основных принципов противораковой диеты, соблюдение которых позволяет существенно снизить риск развития рака:
1. Предупреждение ожирения (избыточный вес является фактором риска развития многих злокачественных опухолей, в том числе рака молочной железы и рака тела матки).
2. Уменьшение потребления жира (при обычной двигательной активности не более 50-70 г жира в день со всеми продуктами). Эпидемиологическими исследованиями установлена прямая связь между потреблением жира и частотой развития рака молочной железы, рака толстой кишки и рака предстательной железы.
3. Обязательное присутствие в пище овощей и фруктов, обеспечивающих организм растительной клетчаткой, витаминами и веществами, обладающими антиканцерогенным действием. К ним относятся: желтые и красные овощи, содержащие каротин (морковь, помидоры, редька и др.); фрукты, содержащие большое количество витамина С (цитрусовые , киви и др.); капуста (особенно брокколи, цветная и брюссельская); чеснок и лук.
, киви и др.); капуста (особенно брокколи, цветная и брюссельская); чеснок и лук.
4. Регулярное и достаточное употребление растительной клетчатки (до 35 г ежедневно), которая содержится в цельных зернах злаковых культур, овощах, фруктах. Растительная клетчатка связывает ряд канцерогенов, сокращает время их контакта с толстой кишкой за счет улучшения моторики.
5. Ограничение потребления алкоголя. Известно, что алкоголь является одним из факторов риска развития рака полости рта, пищевода, печени и молочной железы.
6. Ограничение потребления копченой и нитрит-содержащей пищи. В копченой пище содержится значительное количество канцерогенов. Нитриты содержатся в колбасных изделиях и до сих пор часто используются производителями для подкрашивания с целью придания продукции товарного вида.
Многочисленные научные исследования установили тесную связь между потреблением табака и злокачественными новообразованиями. В частности, эпидемиологическими исследованиями доказано, что курение сигарет является причинным фактором развития рака легкого, ротовой полости, пищевода, мочевого пузыря, почек, поджелудочной железы, желудка, шейки матки и острой миелоидной лейкемии. При этом получены убедительные данные, что увеличение распространенности курения среди населения влечет за собой увеличение смертност и от рака и, наоборот, снижение распространенности курения снижает уровень смертности от рака легкого у мужчин.По данным Минздрава России в Российской Федерации ежегодно около 300 тыс. трудоспособных людей не доживают около пяти лет своей жизни по причине потребления табака, при этом экономические потери составляют почти 1,5 трлн руб. Отказ от курения приводит к постепенному снижению риска развития рака, к увеличению продолжительности жизни, снижению общей заболеваемости и смертности.
и от рака и, наоборот, снижение распространенности курения снижает уровень смертности от рака легкого у мужчин.По данным Минздрава России в Российской Федерации ежегодно около 300 тыс. трудоспособных людей не доживают около пяти лет своей жизни по причине потребления табака, при этом экономические потери составляют почти 1,5 трлн руб. Отказ от курения приводит к постепенному снижению риска развития рака, к увеличению продолжительности жизни, снижению общей заболеваемости и смертности.
Алкоголь. Наиболее достоверное влияние оказывает избыточное потребления алкоголя, особенно питьевого спирта, на развитие рака полости рта, пищевода, молочной железы и колоректального рака у мужчин. Меньшей степени достоверности такая связь существует между приемом алкоголя и риском развития рака печени и колоректального рака у женщин
Инфекции. В развивающихся странах инфекционные агенты являются причиной 26%, а в развитых странах – 8% всех случаев заболевания раком. Заражение штаммом вируса папилломы человека (ВПЧ) высокого риска развития рака рассматривается как необходимое соб ытие для последующего развития рака шейки матки, а вакцинация против ВПЧ приводит к заметному снижению предраковых состояний. Онкогенные штаммы ВПЧ, также связаны с раком полового члена, влагалища, ануса, и ротоглотки. К другим инфекционным агентам, вызывающим рак, относятся: вирус гепатита В и гепатита С (рак печени), вирус Эпштейна-Барр (лимфома Беркитта) и Helicobacter Pylori (рак желудка).
ытие для последующего развития рака шейки матки, а вакцинация против ВПЧ приводит к заметному снижению предраковых состояний. Онкогенные штаммы ВПЧ, также связаны с раком полового члена, влагалища, ануса, и ротоглотки. К другим инфекционным агентам, вызывающим рак, относятся: вирус гепатита В и гепатита С (рак печени), вирус Эпштейна-Барр (лимфома Беркитта) и Helicobacter Pylori (рак желудка).
Вакцинация против ВПЧ и гепатита В рекомендуется как активная профилактическая мера лицам из групп риска.
Ионизирующее и ультрафиолетовое излучение. Воздействие излучения, в первую очередь ультрафиолетового излучения и ионизирующего излучения, является четко установленной причиной рака. Воздействие солнечного ультрафиолетового излучения является основной причиной рака (не меланомы) кожи, который является на сегодняшний день наиболее распространенным и наиболее предотвратимым злокачественным новообразованием. Наиболее опасно пребывание на солнце в период с 10 ч и до 16 ч. Не менее вредно пребывание в соляриях для получения искусственного загара. Исключение попадания на голые участки тела прямого солнечного света, ношение соответствующей летней одежды, широкополых шляп, зонтиков, пребывание в тени и использование кремов от загара являются эффективными мерами профилактики рака кожи. В настоящее время на основе многочисленных эпидемиологических и биологических исследований убедительно доказано, что не существует дозы ионизирующей радиации которую следует считать совершенно безопасной, по этой причине должны быть предприняты все меры, чтобы уменьшить дозу любого ионизирующего облучения человека, в том числе связанного с медицинскими исследованиями (флюорография, рентгено графия, рентгеноскопия, компьютерная томография, радиоизотопная диагностика и методы лечения) как в отношении пациентов, так и медицинского персонала. Ограничение ненужных лечебно-диагностических исследований, связанных с использованием ионизирующих излучений, являются важной стратегией профилактики.
графия, рентгеноскопия, компьютерная томография, радиоизотопная диагностика и методы лечения) как в отношении пациентов, так и медицинского персонала. Ограничение ненужных лечебно-диагностических исследований, связанных с использованием ионизирующих излучений, являются важной стратегией профилактики.
Физическая активность. Всё больше число фактов свидетельствует о том, что люди, которые физически активны, имеют более низкий риск развития некоторых злокачественных новообразований (ЗНО), по сравнению с лицами, имеющими низкую физическую активность, ведущими сидячий образ жизни. Наибольший и достоверный защитный эффект физической активности выявлен в отношении риска развития колоректального рака. К категории «вероятно», отнесено влияние физической активности на риск развития рака молочной железы после менопаузы и рака эндометрия. Как и для диетических факторов, проблема влияния физической активности на развитие различных ЗНО далека от своего разрешения, но достаточно ясно, что она играет в процессе онкогенеза существенную роль. Есть основания полагать, что физическая активность обратно пропорционально связана, по крайней мере, с несколькими видами рака, развитие которых провоцирует ожирение.
Ожирение.  Ожирение всё чаще признается важным фактором риска развития рака. Убедительно доказана его связь с развитием рака молочной железы в постменопаузе, рака пищевода, поджелудочной железы, колоректального рака, рака эндометрия и почки. Получены данные, свидетельствующие о том, что ожирение является фактором риска для развития рака желчного пузыря. Но в тоже время необходимо отметить, что отсутствуют исследования о влиянии снижения избыточной массы тела на смертность от злокачественных новообразований.
Ожирение всё чаще признается важным фактором риска развития рака. Убедительно доказана его связь с развитием рака молочной железы в постменопаузе, рака пищевода, поджелудочной железы, колоректального рака, рака эндометрия и почки. Получены данные, свидетельствующие о том, что ожирение является фактором риска для развития рака желчного пузыря. Но в тоже время необходимо отметить, что отсутствуют исследования о влиянии снижения избыточной массы тела на смертность от злокачественных новообразований.
Другие. Витамины и биологически активные добавки к пище относятся к профилактическим вмешательствам с не доказанной эффективностью. Экологические факторы и вредные вещества. Некоторые ассоциации между загрязнителями окружающей среды и развитием рака легкого были четко установлены, в том числе за счет пассивного курения табака, загрязнения атмосферного воздуха, особенно асбестовой пылью. Другим загрязнителем окружающей среды, который причинно связан с раком кожи, мочевого пузыря и легких является неорганический мышьяк в высокой концентрации в питьевой воде. Много других загрязнителей окружающей среды, например, таких как пестициды, были оценены в отношении их опасности для развития рака у человека, но получены неопределенные результаты/
Вторичная  профилактика направлена на выявление и устранение предраковых заболеваний и выявление злокачественных опухолей на ранних стадиях процесса. К исследованиям, позволяющим эффективно выявлять предопухолевые заболевания и опухоли, относятся: маммография, флюорография, цитологическое исследование мазков с шейки матки и цервикального канала, эндоскопические исследования, профилактические осмотры, определение в биологических жидкостях уровня онкомаркеров и др. Разработка программ ранней диагностики и скрининга является одним из приоритетных направлений развития онкологии и позволяет значительно улучшить результаты лечения. Регулярное прохождение профилактического осмотра и обследования в соответствии с возрастом (или группой риска) позволяет предотвратить возникновение злокачественной опухоли или выявить заболевание на ранней стадии, позволяющей провести эффективное органосохраняющее специализированное лечение.
профилактика направлена на выявление и устранение предраковых заболеваний и выявление злокачественных опухолей на ранних стадиях процесса. К исследованиям, позволяющим эффективно выявлять предопухолевые заболевания и опухоли, относятся: маммография, флюорография, цитологическое исследование мазков с шейки матки и цервикального канала, эндоскопические исследования, профилактические осмотры, определение в биологических жидкостях уровня онкомаркеров и др. Разработка программ ранней диагностики и скрининга является одним из приоритетных направлений развития онкологии и позволяет значительно улучшить результаты лечения. Регулярное прохождение профилактического осмотра и обследования в соответствии с возрастом (или группой риска) позволяет предотвратить возникновение злокачественной опухоли или выявить заболевание на ранней стадии, позволяющей провести эффективное органосохраняющее специализированное лечение.
Третичная профилактика заключается в предупреждении рецидивов и метастазов у онкологических больных, а также новых случаев злокачественных опухолей у излеченных пациентов. Для лечения злокачественной опухоли и третичной профилактики рака следует обращаться только в специализированные онкологические учреждения. Онкологический больной пожизненно состоит на учете в онкологическом учреждении, регулярно проходит необходимые обследования, назначаемые специалистами.
Диспансеризация – это комплекс мероприятий, которые направлены на выявление хронических неинфекционных заболеваний, в т.ч. онкологических, и факторов риска их развития.
Во время диспансеризации проводятся диагностические мероприятия на выявление онкологических заболеваний самых распространённых локализаций:
- На выявление онкологических заболеваний шейки матки – осмотр фельдшером (акушеркой) или акушером-гинекологом, взятие мазка с шейки матки, цитологическое исследование мазка, окрашивание мазка.
- На выявление онкологических заболеваний молочных желёз – маммография.
- На выявление онкологических заболеваний предстательной железы – определени
 е уровня простатспецифического антигена (ПСА).
е уровня простатспецифического антигена (ПСА). - На выявление онкологических заболеваний толстого кишечника и прямой кишки – исследование кала на скрытую кровь.
- На выявление онкологических заболеваний пищевода, желудка и двеннадцатиперстной кишки – эзофагогастродуоденоскопия (ЭФГДС) в возрасте 45 лет.
- Осмотр на выявление визуальных и иных локализаций онкологических заболеваний (осмотр кожных покровов, слизистых губ и ротовой полости), пальпация щитовидной железы, лимфатических узлов.
При необходимости и подозрении на раковое заболевание врач может отправить пациента на второй этап диспансеризации.
Главный онколог Минздрава РФ назвал основные факторы развития рака
Преимущественное влияние на развитие онкологических заболеваний оказывает образ жизни. Роль наследственности в этом занимает лишь 15 процентов.

Об этом во время общения с журналистами на Восточном экономическом форуме заявил главный внештатный онколог Минздрава РФ, академик РАН Андрей Каприн.
По его словам, тремя главными факторами возникновения злокачественных опухолей является курение, злоупотребление алкоголем и вирус папилломы человека.
— Курение в 20−30 раз увеличивает развитие рака некоторых локализаций. Чрезмерное употребление алкоголя также является одной из причин. Вирус папилломы человека, который сейчас очень распространяется, тоже влияет на развитие гинекологического и рака ротоглотки. Все факторы подтверждаются Всемирной организацией здравоохранения (ВОЗ), — заявил Каприн.
Каприн отметил, что сейчас в России наблюдается существенное снижение числа курильщиков.
— Примерно лет через 5−7 мы ожидаем значительного роста продолжительности жизни и снижения количества заболеваний, которые стимулируются, в частности, курением, — сказал онколог.
Как сообщает портал «Научная Россия», Каприн также рассказал о появлении первого в РФ ионного центра. Он будет создан в рамках российско-японского проекта.
— В центре смогут лечиться люди с любыми опухолевыми локализациями… Ионная терапия позволяет расширить терапевтические возможности, — заявил онколог.
Диспансеризация как профилактика онкозаболеваний
Многие заболевания лучше предотвратить, чем лечить: одеваться по погоде, чтобы не простыть, придерживаться здорового питания и достаточного уровня физической активности, чтобы не набирать избыточный вес и т. д. Исключая известные факторы риска, можно значительно снизить риск развития болезни. И все же многие патологии могут коснуться любого человека, даже ведущего здоровый образ жизни. И одна из таких патологий — онкологические заболевания. Конечно, есть целый ряд факторов, повышающих вероятность их развития (курение, употребление алкоголя, чрезмерная инсоляция, избыточный вес и др.), и на эти факторы нужно обращать внимание — это называется первичной профилактикой. Для того чтобы выявить онкологические заболевания, когда еще нет симптомов, необходимо пройти диспансеризацию, ведь онкологические заболевания, обнаруженные на ранней стадии, излечимы в 90% случаев.
Диспансеризация — это комплекс мероприятий, который включает в себя профилактический медицинский осмотр и обследования для оценки состояния здоровья и раннего выявления и предупреждения хронических неинфекционных заболевания, а также факторов риска их развития. Диспансеризацию можно пройти бесплатно по ОМС в поликлинике по месту жительства, при этом граждане от 18 до 39 лет проходят ее раз в три года, а с 40 лет — ежегодно.
Диспансеризация проводится в два этапа. На первом этапе проводится осмотр терапевта, анкетирование, врачи выявляют факторы риска развития заболеваний и определяют группу здоровья пациента. Также проводится серия онкоскринингов: с 18 до 39 лет в их число входит осмотр на выявление рака шейки матки. После 40 лет к ним добавляются скрининги для обнаружения колоректального рака, рака желудка, двенадцатиперстной кишки, молочной и предстательной желез. В ходе первого этапа врачи определяют, необходимо ли проводить дополнительные обследования для постановки или уточнения диагноза. При подозрении на онкозаболевание пациента отправляют на консультацию с профильным врачом и дообследование, при котором применяются различные методы исследования: колоноскопия, гастроскопия, дерматоскопия и др., а также консультации врачей-специалистов. По результатам второго этапа при сохранении подозрений на злокачественное новообразование человека направляют на консультацию к врачу-онкологу.
Таким образом, благодаря регулярной проверке организма и исследованиям состояния внутренних органов во время диспансеризации онкологические заболевания удается выявить на ранних стадиях, когда патологический процесс еще локализован в одном месте, не успел распространиться по организму. В таком случае объем противоопухолевой терапии зачастую гораздо меньше, переносится легче, а прогноз наиболее благоприятен.